Cơ chế bệnh sinh đái thóa đường typ 1:
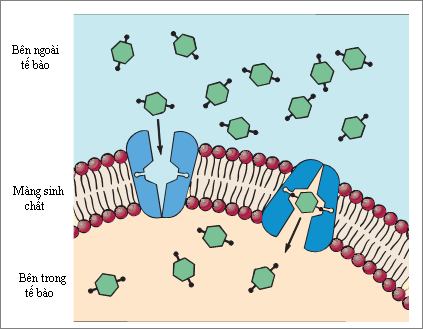
Cơ chế khởi đầu là glucose không được hỗ trợ bởi insulin để qua được màng tế bào vào bên trong. Cũng do thiếu insulin gan tăng cường thoái hóa glycogen và mô mỡ tăng huy động, giảm tổng hợp lipid dẫn đến 2 hậu quả trực tiếp:
- nồng độ Glucose trong máu tăng -> làm tăng áp lực thẩm thấu và gây quá ngưỡng thận (đa niệu thẩm thấu). Lượng glucose mất theo nước tiêu rất lớn là cơ chế quan trọng , kết hợp với sự huy động mỡ làm bệnh nhân gày đi
- Tế bào thiếu năng lượng, sự khuếch tán thụ động vào tế bào nhờ nồng độ cao glucose trong máu vẫn tỏ ra không đủ, do vậy gây cảm giác đói thường xuyên( ăn nhiều)
Lipid bị huy động làm tăng lipid máu (các glycerid và acid béo) và tăng ra nhập gan. Gan tăng cường tạo các mẩu acetyl CoA, từ đó tạo nên thể cetonic đưa ra máu nhưng các tế bào không tiếp nhận được vì thiếu glucose để chuyển hóa chúng thành năng lượng. Sự ứ đọng trong máu của thể cetonic làm chúng xuất hiện trong nước tiểu, đồng thời là cơ chế chủ yếu gây toan máu. Sự ứ đọng trong gan các mẩu Acetyl CoA làm gan tăng cường tổng đường, ở typ 1 tổn thương các thành mạch nhỏ trong toàn thân là chủ yếu.
Các rối loạn khác: thiếu insulin, protein kém tổng hợp mà tăng thoái hóa( cân bằng nito âm tính, người bệnh mau gầy và suy kiệt) đồng thời con đường pentose cũng ngừng trệ( do thiếu nguyên liệu ban đầu: G6P) khiến sự tổng hợp lipid chậm lại hoặc ngừng góp phần làm gầy người bệnh.
Kháng insulin trong cơ chế bệnh sinh của đái tháo đường týp 2
Cơ chế bệnh sinh của bệnh đái tháo đường týp 2 khá phức tạp, thường là hậu quả của những bất thường xuất hiện ở cơ thể người bệnh. Sự tương tác giữa những rối loạn liên quan đến di truyền và các yếu tố môi trường dẫn đến sự xuất hiện các cơ chế gây bệnh. Ba cơ chế bệnh sinh chủ yếu của bệnh đái tháo đường týp 2 gồm:
Kháng insulin tại mô cơ quan đích.
Rối loạn chức năng tế bào beta dẫn đến giảm tiết insulin.
Rối loạn chức năng tế bào alpha gây tăng tiết glucagon => tăng sản xuất glucose từ gan.
Kháng insulin là cơ chế bệnh sinh chủ yếu và quan trọng nhất của bệnh đái tháo đường týp 2 nói chung. Tuy vậy mức độ biểu hiện và vai trò của kháng insulin lại liên quan đến chủng tộc, quốc gia và vùng lãnh thổ, theo đó ở BN người Châu Á đôi khi suy giảm CNTB beta có thể là nổi trội hơn. Kháng insulin thường xuất hiện từ giai đoạn tiền đái tháo đường týp 2. Ở giai đoạn này, việc tăng tiết insulin nhằm bù lại sự giảm nhạy cảm của insulin đối với các mô đích, cố gắng duy trì sự ổn định của glucose huyết thanh. Khi kháng insulin đạt đến mức độ đỉnh thì cho dù tăng tiết insulin cũng không bù lại được thì khi đó sẽ xuất hiện bệnh đái tháo đường týp 2 trên lâm sàng. Đối với những trường hợp nhờ tiết chế ăn uống phù hợp, rèn luyện thể lực, giảm cân, điều trị RLLM thì có thể sẽ không xuất hiện đái tháo đường týp 2 và trong trường hợp đó mức độ kháng insulin có thể giảm.
Có giả thuyết cho rằng tăng insulin máu có thể là biểu hiện có trước và kháng insulin là cơ chế thứ phát chống lại tình trạng tăng insulin. Tuy vậy cũng có thể cả kháng insulin và biến đổi chức năng tế bào b cùng là thứ phát sau một rối loạn rất phổ biến đó là tăng acid béo tự do và insulin, là bằng chứng của kháng insulin ở tế bào mỡ đối với tác dụng ức chế phân hủy lipid của insulin. Kháng insulin còn gây ức chế tiêu lipid máu, quá trình này xảy ra ở các tế bào mỡ.
Kháng insulin là nguyên nhân tăng glucose huyết thanh song kháng insulin ở BN đái tháo đường týp 2 cũng là hậu quả của kiểm soát các chỉ số chuyển hóa trong đó có glucose, lipid và acid uric máu. Ngoài ra sự khiếm khuyết trong bài tiết insulin cũng liên quan với kháng insulin. Sự khiếm khuyết đó càng nặng thì càng làm gia tăng mức độ kháng insulin.